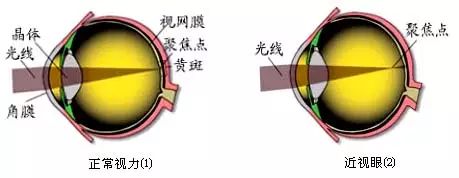
近視的分類
一、依據(jù)近視的程度分類
1.低度近視
屈光度低于3.0D的近視。
2.中度近視
屈光度3.0D~6.0D的近視。
3.高度近視
屈光度大于6.0D的近視。
二、依據(jù)屈光狀況分類
1.單純性近視
絕大多數(shù)發(fā)作于青少年期,發(fā)展緩慢,屈光度偏低,糾正視力佳,跟著身體發(fā)育的中止,近視眼的近展趨于穩(wěn)定,這類近視為單純性近視。大多數(shù)后天性近視可歸于此類。
2.屈光性近視
眼的屈光間質(zhì)的屈光力過(guò)強(qiáng),而眼軸正常。
3.曲率性近視
最多見(jiàn)的是角膜或晶狀體曲度增大,如圓錐角膜,大角膜或小角膜,角膜移植術(shù)后,球狀晶體或小晶體等。
4.調(diào)理性近視
長(zhǎng)期近距離用眼,過(guò)度運(yùn)用調(diào)理,呈現(xiàn)調(diào)理嚴(yán)重或調(diào)停痙攣導(dǎo)致的近視,經(jīng)歇息或運(yùn)用睫狀肌麻木劑后,近視狀況不見(jiàn),這種景象為調(diào)理性近視,也被稱為“假性近視”。
三、按近視的性質(zhì)分類
1.單純性近視
絕大多數(shù)發(fā)作于青少年期,發(fā)展緩慢,屈光度偏低,糾正視力佳,跟著身體發(fā)育的中止,近視眼的近展趨于穩(wěn)定,這類近視為單純性近視。大多數(shù)后天性近視可歸于此類。
2.病理性近視
又稱為惡性近視、變性近視、高度近視、進(jìn)行性近視等,屬基因遺傳性近視或先天性近視。其特點(diǎn)是出世時(shí)或生后前期即發(fā)作,有遺傳要素:開(kāi)展快,呈繼續(xù)進(jìn)行性加深,青少年時(shí)期近視程度發(fā)展顯著;近視度數(shù)大,通常6D以上;眼軸顯著延伸,眼底病變前期呈現(xiàn)并呈繼續(xù)進(jìn)行性加重;視功用顯著受損,遠(yuǎn)視力低下,常不能徹底糾正,大多數(shù)病人近距離視力尚可,嚴(yán)重者近視力也低于正常。
散光的分類
進(jìn)入眼球的平行光線各經(jīng)線焦點(diǎn)不在一個(gè)截面上則稱為散光。
一、導(dǎo)致散光的因素
1.曲率性散光
為角膜彎曲度發(fā)作反常改動(dòng)導(dǎo)致。如屈光力最大的子午線與屈光力最小的子午線相互筆直,則導(dǎo)致規(guī)矩散光,多為先天性,并且散光度數(shù)較大。如為角膜外表不規(guī)矩變形、彎曲不平,在視網(wǎng)膜上無(wú)法構(gòu)成焦點(diǎn),則稱為不規(guī)矩散光,如角膜外傷性瘢痕、圓錐角膜、角膜變性等。
2.偏心性散光
曾經(jīng)多見(jiàn)于晶體移位,如先天性偏斜、晶體半脫位等;近年來(lái),因?yàn)榍庑越悄な中g(shù)的增多,臨床也可見(jiàn)因PRK、LASIK手術(shù)光斑違背光學(xué)基地導(dǎo)致的散光。
3.屈光率性散光
為晶狀體各部的屈光指數(shù)發(fā)作改動(dòng)所致。散光度數(shù)通常比較小,如老年性白內(nèi)障,晶狀體皮質(zhì)發(fā)作水隙、羽毛狀混濁,構(gòu)成晶狀體的屈光指數(shù)改動(dòng),都可構(gòu)成散光。
二、依據(jù)屈光狀況分類
1.不規(guī)矩散光
各子午線的彎曲度不一致,用通常柱鏡無(wú)法糾正。
2.規(guī)矩散光
彎曲度最大的子午線與彎曲度最小的子午線恰好筆直,用柱鏡糾正能取得較好的視力。
(1)單純近視散光
為一條首要子午線上的平行光線在視網(wǎng)膜上成像,和它筆直的另一便條午線上的平行光線在視網(wǎng)膜前聚集成像。
(2)單純遠(yuǎn)視散光
為一條首要子午線上的平行光線在視網(wǎng)膜上成像,和它筆直的另一便條午線上的平行光線在視網(wǎng)膜后聚集成像。
(3)復(fù)性近視散光
兩條相互筆直的首要子午線上,平行光線都是在視網(wǎng)膜前成像,可是它們屈光力不相等。
(4)復(fù)性遠(yuǎn)視散光
兩條相互筆直的首要子午線上,平行光線都是在視網(wǎng)膜后成像,可是它們屈光力不相等。
(5)混合散光
兩條相互筆直的首要子午線上,平行光線一條是在視網(wǎng)膜前成像,另一便條午線上的平行光線在視網(wǎng)膜后聚集成像。
遠(yuǎn)視的分類
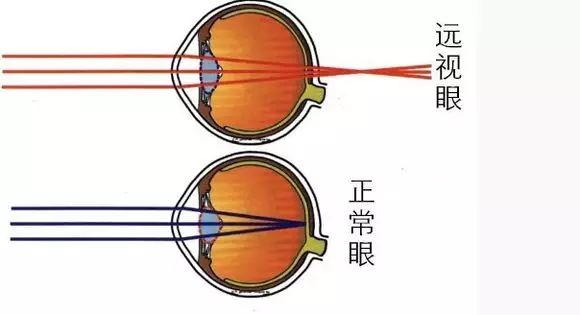
(一)低度遠(yuǎn)視
小于+3.00D,在年紀(jì)時(shí)因?yàn)槟茉谝曔h(yuǎn)時(shí)運(yùn)用調(diào)理進(jìn)行代償,大多數(shù)人40歲曾經(jīng)不影響視力。
(二)中度遠(yuǎn)視
+3.00D~+5.00D,視力受影響,并伴有不適感或視疲憊表現(xiàn),過(guò)度運(yùn)用調(diào)理還會(huì)呈現(xiàn)內(nèi)斜。
(三)高度遠(yuǎn)視
大于+5.00D,視力受影響,視物十分含煳,但視覺(jué)疲憊或不適感反而不顯著,因?yàn)檫h(yuǎn)視度數(shù)太高,病人無(wú)法運(yùn)用調(diào)理來(lái)代償。能被調(diào)理所代償?shù)哪且挥行┻h(yuǎn)視,稱為隱性遠(yuǎn)視,在未行睫狀肌麻木驗(yàn)光時(shí)難以發(fā)現(xiàn)。跟著年紀(jì)的增大,調(diào)理起伏或才能降低,被調(diào)理所代償?shù)娘@性遠(yuǎn)視則逐步露出出來(lái)。
斜視的分類
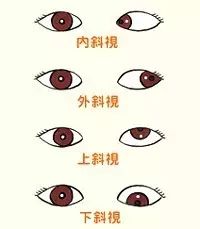
(一)也是最多見(jiàn)的斜視,變成共同性斜視
1.眼球運(yùn)動(dòng)無(wú)障礙;
2.向任何方向凝視其斜視視點(diǎn)無(wú)改動(dòng);
3.左、右眼別離凝視時(shí)的斜視角相等或相差≤5°(8.5△),當(dāng)應(yīng)留意,旁基地凝視者在雙眼別離凝視時(shí)的斜視角不相等;
4.向上、下方凝視時(shí)的斜視角相差≤10°;(5)眼外肌及其神經(jīng),神經(jīng)核無(wú)器質(zhì)性病變。
共同性斜視又包括隱斜視,共同性內(nèi)斜視,共同性外斜視三種。隱斜視是一種潛在性的眼位偏斜,這種傾向又能被交融反射所操控,因此不呈現(xiàn)眼位偏斜,并堅(jiān)持雙眼單視功用,只有在某種人為的方法打破交融時(shí),眼位才呈現(xiàn)偏斜,據(jù)報(bào)道90%~95%的人存在不一樣程度的隱斜視,通常狀況下隱斜視是不需要醫(yī)治的。共同性內(nèi)、外斜視又可理解為一種顯性斜視,兩者眼位偏斜的方向恰好相反。
(二)非共同性斜視,臨床上首要指麻木性斜視
1.復(fù)視,視混雜,暈厥;
2.眼球運(yùn)動(dòng)障礙;
3.病變眼凝視時(shí)斜視角大于健眼斜視角;
4.在麻木肌效果方向斜視角加大:
5.常有反常頭位:
6.眼外肌自身或其神經(jīng),神經(jīng)核存在病變。
(三)A-V綜合征,是一種亞型的水平性斜視
因?yàn)橐黄鸢橛泄P直性麻木,當(dāng)向上和向下凝視時(shí),水平斜視度發(fā)作顯著改動(dòng),國(guó)際上能用字母A和V的形狀來(lái)命名這種斜視。兩個(gè)字母的開(kāi)口方向表明兩眼分隔強(qiáng)或調(diào)集弱,字母的頂級(jí)方向表明調(diào)集強(qiáng)或分隔弱。15%~25%的斜視兼并A、V征。
(四)特別類型斜視
由多種不一樣特別因素導(dǎo)致,有10余種。
(五)旋轉(zhuǎn)性斜視
是眼球前后軸發(fā)作旋轉(zhuǎn)偏斜。
別的還有人依據(jù)斜視的形狀分為內(nèi)斜、外斜、筆直斜視等。
弱視的分類

(一)斜視性弱視
病人有斜視或曾有過(guò)斜視,因?yàn)檠畚黄倍l(fā)作復(fù)視,為了解除或戰(zhàn)勝斜視所構(gòu)成的復(fù)視,大腦視皮質(zhì)中樞就按捺由斜視眼傳入的視覺(jué)激動(dòng)。斜視眼的黃斑功用長(zhǎng)期被按捺而致使弱視。這種弱視是斜視的結(jié)果,是繼發(fā)的,功用性的,因此前期恰當(dāng)醫(yī)治,弱視眼的視力可以進(jìn)步,但也有少量固執(zhí)病例,雖經(jīng)長(zhǎng)期醫(yī)治,視力改善不多。
(二)屈光參差性弱視
因?yàn)閮裳矍鈪⒉钶^大,在兩眼黃斑構(gòu)成的物象清晰度不一樣或巨細(xì)不一樣太大,交融艱難,腦皮質(zhì)中樞只能按捺來(lái)自屈光不正較大的眼的物象,日久發(fā)作弱視。這種弱視是功用性的,經(jīng)過(guò)醫(yī)治有也許康復(fù)視力。假如前期糾正屈光不正有也許避免其發(fā)作。
(三)形覺(jué)掠奪性弱視
在嬰幼兒期,如有角膜混濁、上瞼下垂、先天性白內(nèi)障,甚至不恰當(dāng)?shù)碾[瞞一眼,使得光線不能充沛進(jìn)入眼內(nèi),掠奪了該眼黃斑承受正常光影響的時(shí)機(jī),視功用發(fā)育遭到按捺而發(fā)作弱視。這種弱視,不只視力低下,并且預(yù)后也差。
(四)屈光不正性弱視
多為雙側(cè)性。發(fā)作在沒(méi)有戴過(guò)糾正眼鏡的高度屈光不正者。戴適宜眼鏡后,能使視力逐步進(jìn)步,但為時(shí)較長(zhǎng),通常需2~3年。
(五)先天性弱視
發(fā)病機(jī)理現(xiàn)在尚不十分明白,也許因?yàn)樵诔鍪篮螅暰W(wǎng)膜或視路發(fā)作小出血而影響視功用的正常發(fā)育。有些繼發(fā)于眼球震顫,全色盲等。這種弱視預(yù)后欠安。